【専門医師が監修】認知症とは|症状・予防法・検査方法など基本を解説
認知症は誰もがなりうる症状です。ご自分や家族について考えるとき、心配になる問題の一つでしょう。
認知症予防学会の代表理事を務める浦上先生が監修のもと、基本知識を分かりやすく解説。「このもの忘れは認知症?」「認知症を予防したい」「どんな治療が必要?」など、認知症の疑問にお答えします。


日本老年精神医学会・理事、日本脳血管・認知症学会・理事、NPO法人高齢者安全運転支援研究会・理事。認知症早期発見のためのタッチパネル式コンピューター「物忘れ相談プログラム」等の機器開発やアロマによる認知症予防効果の研究等も行う。テレビ番組にも多数出演。
「認知症」とは
認知症という名称は2004年に生まれました。それまでは「痴呆」といわれていましたが「侮蔑的な意味合いを含んでいる」「本人の状態が正しく理解されない状態になっている」などの理由で「認知症」と名称が変更になったのです。
「痴呆」と呼ばれていたこともあって、以前はネーミングのイメージから過剰に忌避される症状でした。しかし名称が変わり、超高齢社会に突入して患者数が増えていることで認知症は以前ほど毛嫌いされなくなったともいえます。
「認知症」と名称が変わった背景については以下の記事で詳しく解説しています。
認知症は誰もがなりうるものです。だからこそ、過剰に避けられる疾患と捉えてはいけません。事実、認知症研究の権威であり「長谷川式認知症スケール」という検査方法をつくった長谷川和夫氏は、晩年、自身が嗜銀顆粒性認知症を発症したことを明かしています。認知症とはまさに人を問わず、起こりうるものだからこそ、受け入れるべき症状であるということをはじめに理解しておきましょう。
認知症と老化との違いを知ろう
老化と認知症による物忘れは、はっきりと違うものです。もし、ご自分やご家族の認知症を疑うときには、両者のどちらかを見分ける必要があります。
老化による物忘れとは、加齢による認知能力の低下です。年齢を重ねると体力が落ちるように、認知能力も低下していきます。「あれ? あの人の名前が出てこない」「今、何をしようと思ったんだっけ……」など、老化による物忘れはごくごく自然な現象です。
一方、認知症とは、何らかの病気により脳の働きが低下して起こる症状の総称になります。記憶や思考能力が徐々に機能しなくなることにより、日常生活や社会生活に支障をきたします。
体験そのものを忘れたら要注意
例えば、朝食のおかずを思い出せなかったとしても、朝食を取ったことは覚えていれば、老化による物忘れでしょう。「朝食を取った」という体験自体が記憶からまるごと抜け落ちている場合は、認知症の疑いがあります。
「部分的に忘れているか」と 「体験そのものを忘れているか」が、老化と認知症の大きな違いともいえます。また、症状が進むに連れて忘れたことに対する自覚がないのも認知症の特徴です。
- 特徴1:体験そのものを忘れる
- 特徴2:忘れたことの自覚がない
- 特徴3:生活への支障が生じる
認知症チェックリスト
「もしかして認知症かも?」と心配な人は、次の特徴が当てはまるかを確認してみましょう。認知機能や生活機能の低下の有無を確認できるチェックリストです。ご家族や身近な方がチェックすることも可能となっています。
10問の質問に答えながら、合計を計算してください。20点以上の場合は認知症の疑いがあります。かかりつけ医師や認知症専門医に相談してみましょう。
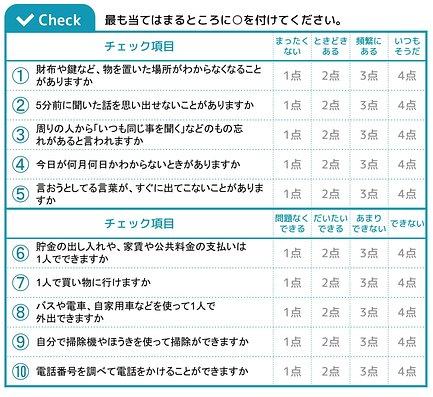
なお、このチェックリストの結果はあくまでも目安です。医学的診断は医療機関で実施してください。
認知症の症状はさまざま
認知症は一言ではとてもいい表せないほど、一人ひとりにさまざまな症状が現れます。大きく分けると「中核症状」と「周辺症状」です。
中核症状は、 脳の病気により、脳機能が障害することで現れます。周辺症状は、中核症状がもととなって、行動や気持ちに現れる二次的な症状です。また、「行動・心理症状」とも呼ばれ、BPSD(Behavioral and Psychological Symptoms of Dementia)という略語も使われています。
中核症状と周辺症状
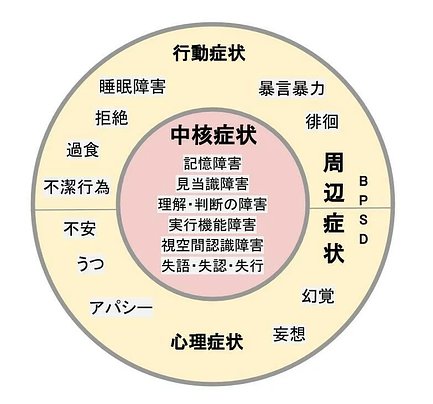
中核症状とは
中核症状は、理解・判断・論理などの知的な行動を司る機能が低下することにより現れる症状です。
認知症になれば誰にでも現れる中核症状ですが、症状の内容は多岐にわたります。主な症状を紹介しましょう。
代表的な中核症状
| 症状 | 内容 |
|---|---|
| 記憶障害 | ひどい物忘れ。さっき起きた出来事や、覚えていたこと、知っている人の名前などが思い出せない。 |
| 見当識障害 | 日時・場所・季節・人物・人間関係などが正しく把握できない。自らの置かれている状況が分からない。 |
| 理解・判断の障害 | 物事の理解に時間がかかるため、行動に時間がかかってしまう。いつもと違う出来事に混乱する。 |
| 実行機能障害
(遂行機能障害) |
計画的・論理的に考えられなくなるため、問題解決能力が低下。予想外の出来事に対処するのが難しい。 |
| 視空間認知障害 | 視力に問題がないにも関わらず、物を見つけたり認識したりすることができなくなる。 |
| 失語 | 言葉を司る脳の部分が機能しなくなり、言葉がうまく使えなくなる症状。 |
| 失認 | 視覚・聴覚・触覚・嗅覚・味覚など、五感に関する認知能力が正常ではなくなる。 |
| 失行 | 体は動かせるにも関わらず、服を着たり箸を使ったりなど、今までの生活で身につけていた動作が行えない。 |
周辺症状(BPSD)とは
中核症状によって引き起こされる症状を周辺症状といいます。
そのなかでも、徘徊や暴力、暴言などの「行動症状」とうつや妄想、幻覚などの「心理症状」があります。行動症状は、薬物療法の効果が乏しいため、介護するうえでは問題を抱えやすいでしょう。
周辺症状は、現在置かれている環境やご本人の元々の性格が影響するため、ほとんど現れない人から、かなり激しく現れる人まで、個人差が出るのも特徴です。
また、太陽が傾くにつれて症状が悪化する傾向があります。そのため日没症候群や夕暮れ症候群と呼ばれています。夕暮れはできるだけ目の届く範囲で介護をするなど、1日の症状の波を知っておくことで適切なサポートを促せるでしょう。
代表的な周辺症状
| 症状 | 内容 |
|---|---|
| 徘徊 | うろうろと目的なく歩き回ること。行方不明や事故、転倒につながることもあり、周囲の注意が必要。 |
| 抑うつ | できないことが増え、気分が落ち込み活動することを嫌がる。一般的なうつ病と認知症によるうつ病は治療法が異なるため、両者を見分けることが大切。 |
| アパシー | 自発性や意欲が著しく低下するため、何をする気も起こらない。家に閉じこもりがちになる。 |
| 易刺激性・易怒性 | 自分の思い通りにいかないことがストレスになり、いつも以上にイライラする、怒りっぽくなってしまう。 |
| 幻覚 | いないはずの人や小人、動物などの見える(幻視)。
聞こえないはずの声や音が聞こえる(幻聴)。 |
| 妄想 | 「財布を盗まれた」などの物盗られ妄想をはじめ、「まだ戦争が続いている」などの思い込みにとらわれてしまう。 |
| 失禁・ろう便 | 失禁は、意思に沿わず尿や便をもらしてしまう。
弄便は、排泄した便をいじり壁や床などにこすりつける行為。 |
| 睡眠障害 | 体内時計を司る神経が異常をきたすことにより、眠れなくなる。 |
| 暴力・暴言 | 焦燥や怒りが、攻撃的行為になって現れる。これまでなら我慢できたことも、認知症によって感情をコントロールできない。 |
認知症の症状については以下の記事で詳しく解説しています。
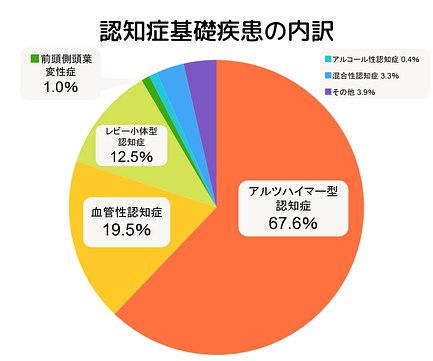
認知症の原因は? 4大認知症を解説
認知症の原因となる病気としては「アルツハイマー病」が有名ですが、他にも「血管性認知症」「レビー小体型認知症」「前頭側頭型認知症(ピック病)」などがあります。
病気の種類によって、症状や治療方法が異なるため、認知症といっても一括りにはしないで、原因となる病気を正しく理解することが大切です。それぞれの病気の特徴と症状を見ていきましょう。
アルツハイマー病
認知症の原因で最も多い病気がアルツハイマー病です。国内の認知症患者のうち、約半数がアルツハイマー病と診断されています。
アルツハイマー病の中核症状は、物忘れなどの記憶障害をはじめ、思考能力低下や見当識障害などさまざま。人によって、症状の種類や程度も違うことを覚えておきましょう。
周辺症状には、うつや妄想、幻覚、暴力、徘徊などが生じることもあります。また「財布を盗られたと喚いている」という事例もよくありますが、これも物盗られ妄想というアルツハイマー病によくある症状の1つです。
いま現在では、完治できる方法はありませんが、治療することによって進行を遅らせることは可能です。
【中核症状】記憶障害・思考能力低下・見当識障害など
【周辺症状】妄想(物盗られ妄想)・易刺激性・暴力・徘徊・抑うつなど
こんな初期症状があれば医療機関へ
- 新しいことが覚えられない
- 同じことを何度も尋ねる、話す
- 朝昼晩などの時間感覚があやふやになる
アルツハイマー型認知症については以下の記事で詳しく解説しています。
血管性認知症
血管性認知症は、脳卒中などの病気によって脳がダメージを受けることで発症します。アルツハイマー病の次に多い認知症といわれています。
血管性認知症の症状は、アルツハイマー病のように、物忘れなどの記憶障害もありますが、初期症状で体の動かしづらさや、手足の麻痺が目立ちます。
また、調子の良し悪しが日によって大きく変わるのも、血管性認知症の特徴です。
根治させる治療は現時点ではありませんが、進行を遅らせるためにも、脳卒中の再発を防止するための治療が必要でしょう。また、喫煙や糖尿病、高血圧、脂質異常症などが血管性認知症になる危険性を高めると考えられていますので、生活習慣の見直しも大切です。
【中核症状】記憶障害・思考能力低下・見当識障害など
【周辺症状】歩きづらさ・うつなど
こんな初期症状があれば医療機関へ
- 物忘れなどの記憶障害
- ボタンをかけるなどの日常動作ができない
- 体が動かしにくい、手足が痺れる
血管性認知症については以下の記事で詳しく解説しています。
レビー小体型認知症
レビー小体型認知症は、「レビー小体」と呼ばれるたんぱく質の塊が大脳の神経細胞内に蓄積してしまうことで発症します。
他の認知症と異なる点は、初期段階では物忘れなどの症状が出にくく「手足が震える」「動きが遅くなる」などのパーキンソン症候群の症状が現れることです。さらに、存在しないものが見えるなどの幻視に悩まされることも多いでしょう。
また、男性の発症率が高く、患者数は女性の約2倍といわれています。
レビー小体型認知症は完治させることができませんが、進行を遅らせるためにアルツハイマー病とパーキンソン病の治療法を組み合わせた治療を実施していきます。
【中核症状】記憶障害・視覚認知機能障害・遂行機能障害など
【周辺症状】パーキンソン症候群・幻視・うつなど
こんな初期症状があれば医療機関へ
- 手足が震えたり、動きが遅くなったりする
- いないはずの人や小人、動物などの幻覚が見える
- まだ戦争が続いているなど、妄想にとらわれる
レビー小体型については以下の記事で詳しく解説しています。
前頭側頭型認知症(ピック病)
前頭側頭型認知症は、脳の前頭葉や側頭葉が萎縮することにより認知機能が低下することが主な原因です。
一般的な認知症の症状である記憶障害などは少なく、人の話を聞かない、浪費、過食、徘徊などの異常行動が目立ちます。
また、他の認知症と比べ、多くの人は40~60代など若い年齢で発症するのも特徴です。そのため、ご家族も認知症とは気付かず、発見が遅れてしまうケースも多いでしょう。
残念ながら、完治や進行を遅らすための治療は確立されていません。しかし、抗うつ薬(SSRI)などが異常行動に対して効くこともありますので、医師と相談しながら治療に取り組んでいきましょう。
【中核症状】記憶障害などの中核症状は目立たないか、あってもわずかである。
【周辺症状】脱抑制・反社会的行動・異常行動・自発性の低下など
こんな初期症状があれば医療機関へ
- 他人への遠慮がなくなり、失礼な行動をとる
- 家事や外出をしなくなり、ぼんやりしている
- 食事のメニューにやたらこだわる(甘いものを過剰摂取することも)
認知症になる原因に関して詳しく知りたい方は以下の記事をご覧ください。
「認知症かな」と不安を感じたら
早期発見・早期治療を目指す
少しでも気になる症状が見られたら、認知症の検査を受けに行きましょう。完治はできませんが、早期発見することは重要です。
認知症を放っておくとただただ進行していきますが、適切な治療を受けることで、進行を遅らせたり、症状を緩和させたりすることが期待できます。また、甲状腺機能低下症や慢性硬膜下血腫が認知症を引き起こす原因だとすると、早期の治療で大きく改善するケースもあります。
また病気を知ることで、周囲もその特性に応じたコミュニケーションを取れるようになり、ご本人やご家族の精神的な負担も軽くなるでしょう。
まずは「かかりつけ医」にご相談を
認知症の検査は、どこの医療機関でできるのでしょうか。
まずはかかりつけの医師に相談してください。普段から診療しているため、健康状態も把握したうえで、以前と比較して状況を評価することができます。必要に応じて、認知症に詳しい医師や医療機関を紹介してくれることもあります。
かかりつけの医師がいない場合は、近くの神経内科クリニックや認知症専門外来を設けている医療機関へ行くのもいいでしょう。また、地域包括支援センターや市区町村の役所に相談するのも一つの手です。
認知症の検査・診断を受けよう
実際に認知症の検査は、どのようなことをするのでしょうか? 医療機関により検査内容も異なりますが、おおまかな流れと気をつけるべきポイントを見ていきましょう。
事前準備
ご家族または介護されている方が、検査に向けて以下の情報をまとめておくと便利です。こうしたメモを用意しておくことで、短い面談でもご本人の状況がスマートに伝えられます。
検査前にまとめておく項目
- ご本人の異変に気づいたのはいつごろか
- 症状と進行具合
- 症状によってご本人・ご家族が日常生活で困ったこと
- これまでに患った病気
- 服薬中の薬(お薬手帳でもよい)
面談
ご本人またはご家族が、症状や日常生活の状況を伝え、医師はその内容から重症度を評価します。現在、治療中の病気や服薬中の薬についても聞かれますので、事前準備のメモが役立ちます。
身体検査
一般的な身体検査を受け、他の病気による影響はないかを調べます。
ビタミンが欠乏していないか、甲状腺機能が低下していないかなど、認知機能に影響する原因を血液検査などで調べていきます。
主な身体検査
- 血液検査
- 心電図検査
- 感染症検査
- X線撮影
認知症の検査・診断
ここでは問診による「神経心理検査」と撮って診る「画像検査」が行われます。
神経心理検査
こと細かく認知機能の状態を調べていきます。いろいろな神経心理検査がありますが、ほとんどの検査では質問に答えたり、文字や図形を書いたり、道具を操作したりして実施します。
神経心理検査の種類
| 検査方法 | 内容 |
|---|---|
| 長谷川式認知症スケール(HDS-R) |
|
| ミニメンタルステート検査
(MMSE) |
|
| 時計描画テスト |
|
「長谷川式認知症スケール(HDS-R)」「ミニメンタルステート検査(MMSE)」については、以下の記事で詳しく紹介しています。
画像検査
画像検査は、脳の形を調べる「形態画像検査」と、脳の活動について調べる「機能画像検査」の2種類です。脳の中を診られるため、脳卒中や脳腫瘍などの病気を発見することにも適しています。
画像検査の種類
| 検査の種類 | 検査方法 | 内容 |
|---|---|---|
| 形態画像検査 | CT | X線を使ったコンピューター断層撮影で、脳の萎縮度を調べる。 |
| MRI | CTで分かりにくい脳の変化を調べる。 | |
| VSRAD | MRI画像を解析して脳の萎縮度を調べる。早期にアルツハイマー型認知症を検査できる。 | |
| 機能画像検査 | SPECT | 放射線検査薬を注射し、脳の血流が落ちている部分を調べる。 |
| PET | ブドウ糖代謝などの機能から異常を調べる。 |
認知症を予防するための8つの習慣
認知症と診断された人も、認知症の進行を遅らせる予防を始めてみましょう。また認知症ではない人も、予防に取り組むことで、認知症になるリスクを低下できます。ここでは、認知症予防につながる生活習慣やトレーニング方法を紹介しますので、ぜひ日常生活にも取り入れてみてください。
生活習慣病の治療
糖尿病や高血圧、脂質異常症などの生活習慣病は、アルツハイマーや血管性認知症などの認知症のリスクを高めます。現在、生活習慣病と認知症を患っている人は、生活習慣病の治療も受けましょう。
また、血圧や血糖、脂質値に配慮した生活が大切です。生活習慣病の予防は、高齢期の人はもちろん、40~50代の早い段階で気にしておきましょう。
歯周病の予防
アルツハイマー型認知症は、アミロイドベータが脳に蓄積されることで正常な神経細胞が死滅していきます。アミロイドベータが蓄積される原因はこれまで不明でした。
しかし、2020年に九州大学や北京理工大学(中国)の研究チームによって歯周病菌である「ジンジバリス菌」(Pg菌)によってアミロイドベータが産生されることが分かりました。
この発見により歯周病の予防がアルツハイマー型認知症の予防に効果的であるこが分かったのです。日頃の歯磨きはもちろん、定期的に歯科医院を受診して歯周病予防に注力しましょう。
このメカニズムについては下記の記事に詳しく解説しています。
適度な運動習慣
週3回以上のペースで、1日30分程度の有酸素運動がおすすめです。有酸素運動は、全身の血行が良くなり、脳細胞の活性化に効果があります。
また、国立長寿医療研究センターが開発した「コグニサイズ」もおすすめです。コグニサイズは、運動と認知トレーニングを組み合わせたエクササイズであり、認知機能の低下を抑制する効果もあります。
とはいえ運動習慣がない人にとって、1日30分の運動をすることは簡単ではありません。その場合は、近くのデイサービスを活用するのも手段の1つです。デイサービスでは、集団で楽しめるダンスや体操を実施している施設が多く、仲間と一緒に楽しく体を動かせます。
高齢者におすすめの有酸素運動
- ジョギング
- ウォーキング
- 水中ウォーキング
- ヨガ
- 踏み台昇降運動
- 椅子に座って足踏み
- コグニサイズ
健康的な食事
毎日の食事に、認知症予防を取り入れることも可能です。現在では「魚を食べない人ほどアルツハイマー病になりやすい」ということが分かっています。魚の中でも、マグロやアジ、サバがおすすめです。青魚の背脂に含まれているEPAやDHAは認知症の予防につながると科学的にも実証されています。
また「マインド食」という食事療法も効果的です。 米・ラッシュ大学医療センターが研究した食事療法がいま世界中で注目を集めています。10種類の食品は積極的に取り入れ、5種類の食品をなるべく避けるだけなので、ご自宅でも簡単に実践できるでしょう。
マインド食の食品一覧
| 積極的に摂りたい食品 | 摂る目安 |
|---|---|
| 緑黄色野菜 | 週6日以上 |
| 根菜などのその他の野菜 | 1日1回以上 |
| ナッツ類 | 週5回以上 |
| 豆類 | 週3回以上 |
| ベリー類 | 週2回以上 |
| 魚 | なるべく多く |
| 鶏肉 | 週2回以上 |
| 全粒穀物 | 1日3回以上 |
| オリーブオイル | 優先して使用する |
| 赤ワイン | 1日グラス1杯 |
| なるべく控えたい食品 | 摂る目安 |
| 赤身の肉 | 週4回以下 |
| チーズ | 週1回以下 |
| バター・マーガリン | なるべく少なく |
| お菓子 | 週5回以下 |
| ファストフード | 週1回以下 |
自分で料理をすることもおすすめです。献立を考え、台所に立ち、材料を切るなど、複数の作業を同時にすることで、脳も鍛えられます。他にも、フォークではなくお箸を使う、しっかり噛んで食べるなど、ちょっとした習慣が脳を活性化させるのです。
他人とのコミュニケーション
高齢者世帯の約半数が一人暮らしであり、人との会話が自然と少なくなっているのではないでしょうか。人との会話は、脳を刺激することはもちろん、孤独感の解消やストレスの軽減など、多くのメリットがあります。
孤独な人ほど認知症になりやすい傾向があるので、趣味の教室へ参加したり、デイサービスに通ったり、地域のコミュニティに積極的に参加することが予防にも効果的です。
また、普段コミュニケーションをきちんと取ることで、もしもの場合にも異変に気づいてくれるでしょう。
水分をしっかり摂る
水分が不足していると意識が朦朧とし、脳にも大きな負担がかかります。高齢者は体内の水分の割合が低く、のどの渇きを自覚しにくいため脱水症状を起こしやすいのです。脱水症状にならないためにも、こまめな水分補給を意識してください。
国際医療福祉大学大学院の竹内孝仁氏は、1日1,500ml以上の水分摂取をおすすめしています。また、水分をしっかり摂ることで、自然な排便も促せるでしょう。認知症患者で便秘に悩まされている人も多く、水分を摂ることは、生活全般にさまざまなメリットがあるといえます。
上質な睡眠習慣
「寝つきが悪い」「途中で起きてしまう」など、睡眠不足や睡眠障害でお悩みの人は多いのではないでしょうか。睡眠不足は脳機能を低下させるため認知症のリスクを高めます。睡眠不足が続くと、脳内で作られるたんぱく質「アミロイドβ(ベータ)」が蓄積され脳細胞が死滅するためです。
良質な睡眠を取るためには、日中にしっかり活動することが大切になります。太陽の光を浴びたり、食事の時間を決めたりするなど、体内時計を整えることも大事なポイントです。また、日中に30分以内の昼寝をすることも推奨されています。なるべく睡眠薬などに頼らず、自然な眠りにつけるよう心がけましょう。
知的活動習慣(趣味)
手芸や絵画、麻雀、ピアノなどの知的活動は、頭や手先を使うため認知症予防につながります。また、脳トレなどの脳を刺激するゲームも、知的活動習慣の1つといえるでしょう。
日本認知症予防学会のエビデンス創出委員会では、音楽療法と絵画療法の有効性を認定しています。「音楽を楽しむ」「絵画を楽しむ」という趣味は特に効果的です。楽しい時間を過ごすことは、生活にハリをもたらし気持ちも明るくなります。
高齢者の方へのレクやゲームなどに関して詳しく知りたい方は以下の記事をご覧ください。
認知症の治療をはじめよう
治療という点から考えると、認知症の原因の大半を占めるアルツハイマー型認知症やレビー小体型認知症、血管性認知症などは根本的な治療が確立されていません。つまりほとんどの認知症は、完治できないということです。
実際には主に薬物治療やリハビリテーションを実施し、認知症の進行を遅らせるほか、QOL(生活の質)の向上を目的に治療していきます。
また、薬物治療でも「中核症状」に対する治療と、「周辺症状」に対する治療は異なります。どんな薬が使われているのか、認知症治療に使われる代表的な薬の特徴を紹介していきましょう。
中核症状に対する薬物治療
中核症状に用いられる主な抗認知症薬は、コリンエステラーゼ阻害薬である「ドネペジル」「ガランタミン」「リバスチグミン」とNMDA受容体拮抗薬「メマンチン」です。どの薬も認知症の症状を抑える効果がありますが、ご本人の生活習慣や環境によって薬の選択肢が変わってきます。
ドネペジル
| 主な商品名 | アリセプト® |
|---|---|
| 特徴 |
|
| 副作用 | 吐き気・食欲不振・下痢・不整脈・易怒性(怒りっぽくなる) |
| 対象 | 軽度~高度 |
| 形態 | 錠剤・口腔内崩壊錠・ゼリー剤など |
ガランタミン
| 主な商品名 | レミニール® |
|---|---|
| 特徴 |
|
| 副作用 | 吐き気・食欲不振・下痢・めまい・眠気・頭痛・不整脈 |
| 対象 | 軽度~中等度 |
| 形態 | 錠剤・口腔内崩壊錠・液剤 |
リバスチグミン
| 主な商品名 | イクセロン®/リバスタッチ® |
|---|---|
| 特徴 |
|
| 副作用 | 皮膚のかぶれ |
| 対象 | 軽度~中等度 |
| 形態 | 貼り薬 |
メマンチン
| 主な商品名 | メマリー® |
|---|---|
| 特徴 |
|
| 副作用 | めまい・頭痛・便秘・食欲不振・易怒性(怒りっぽくなる) |
| 対象 | 中等度~高度 |
| 形態 | 錠剤・口腔内崩壊錠 |
周辺症状に対する薬物治療
さまざまな症状がある周辺症状は、どんな薬物治療を実施していくのでしょうか。
一般的に、周辺症状は心理的なことがきっかけで発症することが多いため、まずは原因を探ることから始めます。それに沿って、薬物療法を開始するかを検討していくのです。
主に精神神経系に作用する「抗精神病薬」「抗不安薬」「抗うつ薬」を使うことが多いでしょう。睡眠障害の人には「睡眠薬」を処方することもあります。
懸念点としては、抗精神病薬などの薬は、ふらつき(転倒)や眠気などの副作用があることです。そこで、副作用が比較的強くない「漢方薬」を医師から処方されることもしばしばあります。特に、怒りを鎮める効能がある「抑肝散(ヨクカンサン)」は、イライラや不眠などの周辺症状が改善すると期待されています。
認知症に効果的なリハビリテーション
認知症の進行を緩やかにする方法は、薬物療法だけではありません。非薬物療法の「リハビリテーション」も効果的です。また、薬物療法とは違い、副作用の心配がない点も大きなメリットでしょう。
リハビリテーションの内容も多様ですが、認知症に効果的なリハビリテーションを紹介します。
回想法
1960年代に米・精神科医であるロバート・バトラー氏によって提唱された心理療法です。認知症は記憶障害になったとしても、昔の記憶は喪失しにくい傾向があります。その特性を生かし、昔の思い出などを語り合いながら、自分の生き様を回想していくのです。懐かしい写真を見たり、子ども時代に好きだった音楽を聴いたりすることで、自分らしさを取り戻せる効果があります。
リアリティ・オリエンテーション
1968年に米・精神科医であるフォルサム氏らによって提唱された心理療法です。「今いる場所は?」「今日は何月何日?」「おいくつですか?」などの質問を繰り返すことで、自分がいる場所や状況を把握できるようになります。見当識障害による不安が解消されるうえに、コミュニケーション能力の向上に期待できるでしょう。
音楽療法
「音楽を聴く」「歌を歌う」「楽器を演奏する」など、音楽を通じて脳を活性化させます。また、記憶障害や妄想などで常に不安を抱えている人には、リラックス効果が得られるでしょう。回想法と同様に、懐かしい曲を聴いたり、歌ったりすることも効果的です。
作業療法
認知症の人にとっては、人の役に立ち自信を持つ経験がとても大切になります。作業療法は、家事や料理、園芸などの作業行為をリハビリとして活用する療法です。日常生活動作の回復だけではなく、意欲が向上するなど心理的作用もあり、総合的に社会性が回復します。生活に密着したリハビリなので、ぜひ取り入れてみてください。
アニマルセラピー
犬や猫に心から癒された経験のある人も多いはずです。動物と触れ合うことは、心を癒すだけではなく、守ってあげたいなどの使命感も湧きます。これらが認知症の緩和に効果があるのではないかと、アニマルセラピーが注目されています。過去に犬や猫を飼っていた人は、アニマルセラピーを試してみてはいかがでしょうか。
家族が認知症になったときの心構え
親または夫や妻が認知症を発症してしまったら……。最初は「何を言っても伝わらない」「こんな性格ではなかったのに」など、目の前の現実に戸惑うのではないでしょうか。
さらに、ご家族の認知症が進行するにつれて怒りや拒絶も伴うでしょう。また、そんな自分にいらだつかもしれません。これらは認知症患者を持つ家族がたどる心のステップです。
やがて、症状を受け入れられるようになり、割り切れるようになります。
- STEP1.とまどい・否定
- STEP2.混乱・怒り・拒絶
- STEP3.諦め・割り切り
- STEP4.受容
最終的には 「本人の辛い気持ちが分かる」「最期まで介護してあげたい」など、受容の気持ちが芽生えてくるでしょう。
家族の認知症を受け入れるには、認知症への理解の深さが“鍵”となりますので、ストレスを感じないコミュニケーションの取り方や介護の心得を紹介します。
認知症の正しいコミュニケーション方法
認知症の症状は、周囲を困惑させる行動が多く、ご家族も大きなストレスを抱えてしまいます。
ストレスを抱えたまま認知症の家族と向き合うと、大きな声で叱ってしまったり、無視してしまったり、冷たい態度をとってしまうかもしれません。
また、認知症の人は、認知機能が低下したとはいえ感情はあります。不穏な状態が続くと、さらに症状が悪化し、暴力・妄想・不潔行為などが繰り返されるリスクもあるのです。
家族間で上手にコミュニケーションを取ることが大切です。そこで、認知症の人に配慮したコミュニケーション方法を紹介します。ご本人・ご家族の精神的な負担も軽くなりますので、実践してみてください。
認知症の人に配慮したコミュニケーション
- 視線を合わせて話す
- 視覚と聴覚の刺激が少ない環境を作る
- 一度に多くのことを尋ねない
- 返事を急かさない、本人のペースに合わせる
- 抽象的な表現または比喩表現を避ける
- 繰り返し伝える
- ボディランゲージを用いる
- 補聴器を使う
- 低めのはっきりとした声で話す(大きい声とは異なる)
- 笑顔で話す
介護する人の心得5カ条
「介護うつ」という言葉があるように、ご家族の介護の負担は大きいものでしょう。また、介護するご家族が心身ともに健康であることは、認知症の介護においてとても重要なことです。ここでは、介護とうまく付き合うためのご家族の心構えを紹介していきます。
一人で抱え込まない
ご家族の介護について、誰かに話しましょう。親戚や友人などの身近な人で構いません。また、身近な人に相談しづらい場合は、専門家にどんどん頼っていきましょう。一人で抱え込まないで、ご家族や医療、福祉の専門家と連携して、チームで介護できる体制が心の負担を軽くします。
完璧を目指さない、がんばりすぎない
完璧を目指してしまうと、思い通りにいかないことが頻繁にあるため、自分で自分を責めてしまいます。いつ終わるのか分からない介護だからこそ、ゆっくりとがんばりすぎないことが大切です。
介護の仲間づくりを
介護の悩みは、同じ境遇の人に話すことで、心がスッと楽になります。また、知恵やヒントも多く得られるでしょう。地域が開いている介護者の会などに参加するのもおすすめです。本音で話せる介護の仲間をぜひ作ってみてください。
介護サービスや介護施設も視野に入れて活用
在宅で介護をがんばり続けているうちに、限界を感じてしまうかもしれません。認知症に特化した介護付き有料老人ホームやグループホームも視野に入れてみましょう。また、デイサービスやショートステイなど介護サービスも上手に活用してみてください。
自分の時間も大切に
ご自身の生活が介護一色にはなっていませんか。ゆとりある時間を持つことは、認知症のご家族に寄り添う心の余裕を持つためにも必要です。ぜひ、心から笑顔になれるひとときを創ってください。苦しいときはなかなか笑顔になれないからこそ、笑うことが大切です。
認知症に関するよくある質問と回答
家族が認知症になってしまった際、家族は戸惑いを覚えてしまうと思います。認知症のケアの方法などわからないからです。また介護を続けていくなかでも「これはどうしたら解決できるんだろう」と困ることがあります。そこで、ここでは認知症に関してよくある質問と、それに対する回答をご紹介します。各回答の後により深い解説記事を掲載しますので、お困りごとがある方は、ぜひご確認ください。
認知症のよくある質問1.認知症で入院は可能でしょうか
A.できます。ただし暴言や暴力がある場合は入院を断られてしまう可能性が高いです。認知症のよくある質問2.認知症の方への接し方を教えてください
A.戸惑っても、否定せずに意見や気持ちを受け止めてあげることを意識しましょう。
認知症のよくある質問3.認知症の介護のポイントを教えてください! 負担を軽くする方法は?
A.認知症は1人で抱え込まず、周りの人や地域包括支援センターなどに積極的に相談をすることが重要です。
認知症のよくある質問4.認知症の在宅介護にかかるストレスを軽減する方法を教えてください
A.この記事でもご紹介した「5つの心得」と「7つの原則」を知って実践すると、ストレスが緩和されると思います。
認知症のよくある質問5.攻撃的な家族への対応はどうすればいいですか
まずは「なぜ怒っているのか」を考え、身の危険を感じそうであれば早めに専門家に相談して身を守ってください。
政府は2000年代から認知症対策の取り組みを推進している
冒頭で2004年に「痴呆」から「認知症」に名称が変更になったことを紹介しました。そのおかげで認知症のイメージが好転したのは確かでしょう。その他にも行政は、2000年代から現在にかけて主導で認知症の方々が生活しやすい国をつくろうと奮闘してきました。
その背景には超高齢社会である日本の現状があります。「65歳以上の認知症患者の推定者と推定有病率(内閣府)」によると、2020年現在で65歳以上の認知症有病率の推計は16.7%。およそ6人に1人が認知症なのです。この数字は高齢化が進む限り伸び続けるでしょう。だからこそ日本では認知症への対策が必要不可欠なのです。
では具体的に政府が取り組んできた認知症対策について紹介しましょう。
認知症サポーターの立ち上げ
2005年から発足したのが認知症サポーターです。「認知症を知り地域をつくるキャンペーン」のことであり、認知症サポーター・キャラバンからの講義を受けることでサポーターになることができます。具体的に認知症サポーターに求められていることは以下の5点です。
- 認知症に対して正しく理解し、偏見をもたない。
- 認知症の人や家族に対して温かい目で見守る。
- 近隣の認知症の人や家族に対して、自分なりにできる簡単なことから実践する。
- 地域でできることを探し、相互扶助・協力・連携、ネットワークをつくる。
- まちづくりを担う地域のリーダーとして活躍する。
2015年に認知症サポーターの数は700万人を突破、講師役である認知症サポーター・キャラバンは1万2,000人を越えました。より、日本全国が認知症に理解のある国になるために認知症サポーターは重要な存在です。
認知症サポーターについて詳しく知りたい方は以下の記事をご覧ください。
以下の記事では認知症サポーター養成講座の体験談を掲載しています。
オレンジプランと新オレンジプラン
2012年9月に厚生労働省はオレンジプランを発表しました。これは認知症の方々が尊重されるだけでなく、住み慣れた地域で自分らしく生きることを目指したものです。その後、2015年1月に新オレンジプラン(認知症施策推進総合戦略)をスタートしました。
新オレンジプランの内容にも、自分らしく、地域で生活することが盛り込まれています。
新オレンジプランについて詳しく知りたい方は以下の記事をご覧ください。
オレンジプラン・新オレンジプランを受けて地域ごとの取り組みも活性化
2つのプランで打ち出されていたように、現在の日本では地域のコミュニティが積極的に認知症の方々をサポートすることが求められています。
実際に各地で地域コミュニティ主体の認知症対策が取られており、以前よりもさらに認知症の方々に優しい国になっているのです。
実際に各地で取り組まれている認知症対策については以下の記事をご覧ください。
-
関東 [4771]
-
北海道・東北 [2431]
-
東海 [1651]
-
信越・北陸 [1002]
-
関西 [2392]
-
中国 [1153]
-
四国 [722]
-
九州・沖縄 [2389]
この記事のまとめ
- 認知症とは何らかの病気が原因で起こる症状の総称
- 認知症の症状は記憶障害だけではない
- 早期発見・早期治療が大切
豊富な施設からご予算などご要望に沿った施設をプロの入居相談員がご紹介します




































