ロコモティブシンドロームとは|代表的な症状・セルフチェックの方法・原因・予防法などを紹介
ロコモティブシンドローム、通称「ロコモ」は運動器が衰えている状態のことです。立ったり歩いたりという機能の低下によって、介護が必要になるリスクも高まります。
ロコモティブシンドロームは、決して高齢者だけの問題ではありません。日常的に体を動かす機会が減っている現代では、あらゆる年代の方に注意が必要です。
この記事では「ロコモティブシンドロームにならないためにはどうしたらいい?」「改善方法はある?」といった疑問にお答えします。ロコモの原因や症状、予防法を知って、早めに対策しましょう。


大手介護専門学校にて教職員として12年勤務し、約2000名の人材育成に関わる。その後、その経験を活かし、認知症グループホームや訪問介護、サービス付き高齢者向け住宅などの介護事業や、就労継続支援B型事業所や相談支援事業所などの障がい福祉事業を運営。また一般社団法人日本介護協会の理事長に就任し、介護業界の発展を目指して活動中。
ロコモティブシンドロームとは
ロコモティブシンドロームは、運動器の衰えによって移動機能が低下している状態です。運動器には骨や関節、筋肉のほか、神経や脊髄なども含まれます。
運動器が衰えると「立つ」「歩く」という日常的な移動の動作が難しくなるのが大きな問題です。転倒や骨折のリスクが高まったり、自力で移動できなくなったりと普段の生活に支障が生じます。すると、要介護状態になるリスクも高まります。
ロコモティブシンドロームは高齢者に限らず、全世代に関係が深い問題です。現代社会ではエレベーターや自動車、電車といった手段が発達しているため、移動の場面で足腰を使う機会が減少しています。そのため、比較的若い人でも運動器が衰えている可能性が高い状態です。
このような背景から、近年では「ロコモ」という略称もよく聞かれるようになり、対策の必要性が広く認識されています。
「ロコモティブシンドローム」と「フレイル」「サルコペニア」の違い
「ロコモ」とよく似た言葉で「フレイル」や「サルコペニア」を聞いたことのある方もいるでしょう。いずれも高齢者によく見られ、心身機能の一部が衰えている状態を指します。しかし厳密にはそれぞれ定義が異なります。
フレイル
「ロコモティブシンドローム」「フレイル」「サルコペニア」のうち、最も広い意味を持つのが「フレイル」です。身体的な衰えだけではなく、認知機能をはじめとする精神・心理的側面や社会的側面も含めて、幅広く虚弱している状態を指します。
サルコペニア
「サルコペニア」は筋肉量や筋力に特化した考え方です。骨や関節などは含まず、あくまでも筋力が低下している状態を意味します。
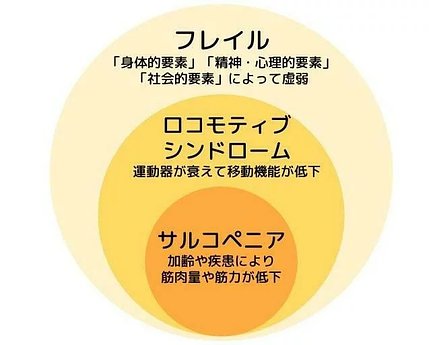
つまり「ロコモティブシンドローム」は「サルコペニア」を含み、さらに「フレイル」は「ロコモティブシンドローム」も「サルコペニア」も含むという関係です。
「ロコモティブシンドローム」「フレイル」「サルコペニア」の違いについては、こちらの記事でも詳しく紹介しています。
ロコモティブシンドロームの症状とは
ロコモティブシンドロームは機能が低下している状態とはいえ、病気ではありません。しかし運動器が衰えていることによって、さまざまな症状が現れます。
代表的な例は「筋力の低下」「バランス感覚の低下」「関節の痛み」です。それぞれの症状について見ていきましょう。
筋力の低下
加齢や運動不足によって筋力が低下すると、疲れやすくなり、さらに動く機会が減ってしまいます。このような悪循環に陥ることで、より一層筋力が低下するリスクがあります。
特に「最近疲れやすくなった」「足が痩せてきている気がする」という方は、筋力低下の悪循環に陥らないよう気をつけなければなりません。
バランス感覚の低下
運動器が衰えると「よろけやすくなる」「ちょっとした段差で転ぶ」など、バランス感覚が低下することがあります。
ただし、バランス感覚には筋力のほかに視力と三半規管が関係しています。そのため「バランスが取りづらくなった」と感じた際は、筋力の低下だけでなく、視力の悪化や脳の障害などが関係している可能性もあります。
脳や神経の病気を発症している場合もありますので、気になることがあれば早めに受診しましょう。
関節の痛み
関節の可動域が狭くなったり、筋肉量が減少したりすることによって、関節に痛みが生じます。骨や関節に関わる病気がひそんでいる可能性もあるので、痛みがある場合は医師に診てもらいましょう。可能性のある病気については次の項目で紹介しますので、参考にしてください。
このように、ロコモティブシンドロームには運動器に関するあらゆる症状が出ることがあります。「きっと加齢のせいだろう」と放置せず、早めに症状に気づいて対策することが悪化を防ぐうえで大切です。
ロコモティブシンドロームになる原因は
ロコモティブシンドロームの症状が分かったところで、次に原因について紹介しましょう。ここに挙げた以外の思わぬ病気が隠れている可能性もありますので、症状がある方は早めに医療機関を受診してください。
加齢
年齢を重ねると、筋肉や骨の量は減少していきます。何も対策をしなければ、加齢とともに自然に運動器が衰えてロコモのリスクが高まるのです。
運動不足
日常的に運動が不足していると、運動器は衰えてしまいます。反対に運動の習慣があれば、筋力を維持できるだけでなくバランス感覚も養われます。ロコモにならないためには、無理なく適度に運動することが大切です。
骨粗鬆症(こつそしょうしょう)
骨粗鬆症は、骨密度の低下によって骨がもろくなる病気です。閉経後の女性は骨を壊す細胞を抑える「エストロゲン」というホルモンの働きが弱まることから、特に発症しやすくなります。
骨粗鬆症になると骨折の危険性も高まり、また骨折した後の回復にも時間がかかってしまいます。そのため骨折を機に運動器が大きく衰えたり、寝たきりになったりしてしまうケースもあります。
参考:MEDLEY「骨粗しょう症」変形性関節症
関節の軟骨がすり減ってしまい、炎症を起こす病気です。加齢や体重による負担などが原因となります。
膝や股関節に発症すると、立ったり歩いたりするときに痛みが生じるのが特徴です。そのため体を動かすことがおっくうになり、筋力の低下など二次的な運動器の衰えを引き起こします。
参考:MEDLEY「変形性関節症」変形性腰椎症
加齢に伴って腰の骨が変形する病気です。背骨の間でクッションの役割を果たしている椎間板の水分が失われてつぶれやすくなることで、腰に痛みが生じます。
動くと激しい痛みが出ることもあり動きづらくなるため、運動器が衰えていきます。
参考:MEDLEY「変形性腰椎症」ロコモティブシンドロームになりやすい人は?
ロコモティブシンドロームになりやすいのは、主に女性、そして肥満の人です。
女性はもともと男性より筋肉量や骨密度が低いため、ロコモティブシンドロームになるリスクが高まります。また、男性より女性の方が膝軟骨や靱帯が傷つきやすいのも一因です。加えて、女性は閉経前後に骨密度が大きく低下するといった要因もあります。女性はより一層ロコモに気をつける必要があります。
肥満の人がロコモティブシンドロームになりやすいのは、下半身に大きな負担がかかって膝や腰を痛める傾向にあるからです。体を痛めたことで運動がおっくうになったり、関節が動かしにくくなったりして、体を動かす機会が減ってしまいます。一度運動から遠ざかると、肥満が進んで体を痛めやすくなり、運動の機会が減り、さらにロコモを助長するといった悪循環が発生しやすいです。
20代からも進行 若いうちからロコモ予防を
ロコモティブシンドロームは20代からでも進行するといわれています。普段自動車に乗っていて歩かない、エレベーターばかり使っているというように、日常的に体を動かしていない人は注意が必要です。
また、近年増加傾向にあるのが「子どもロコモ」です。体がかたくバランス感覚に乏しいため、転んだときに手を出せず顔面をケガする、しゃがんだ体勢を維持できず和式便所が使えないといった問題が起きています。子どもロコモが増えている原因には、スマートフォンやゲーム機の使いすぎによる姿勢の乱れ、外遊びの減少による運動不足が挙げられます。
参考:小平市「ロコモティブシンドローム(運動器症候群)を予防しよう」ロコモティブシンドロームの予防と対策法については、後半で詳しく紹介しています。
ロコモティブシンドロームのセルフチェックの方法
ロコモティブシンドロームは、早めに症状に気づいて対策することが必要です。ロコモの可能性があるかどうかは、自分でも手軽にチェックできます。
自宅でもチェックしやすい方法として、日本整形外科学会の「ロコチェック」と「ロコモ度テスト」を紹介します。
ロコチェック
ロコチェックは簡単な7つの項目に答えるだけで、ロコモティブシンドロームの傾向があるかどうかが分かります。

これら7つの項目は、運動器の衰えによって現れる症状です。どれか1つでも当てはまれば、ロコモの可能性があるといえます。該当する項目がなくなるように、適度に運動器の機能の回復に努めましょう。
ロコモ度テスト
ロコモ度テストは「立ち上がりテスト」「2ステップテスト」「ロコモ25」の3つで構成されています。3つのうち1つでも当てはまれば、ロコモと考えられる状態です。
ロコモ度は1~3の3段階で評価されます。1~3に該当しなければ、現在はロコモではないという結果です。ただし、問題がなかった方も身体機能は日々変化していきますので、定期的にテストしてみましょう。
| ロコモ度 | 状態 |
|---|---|
| ロコモ度1 | 移動機能の低下が始まっている状態。運動を習慣づけ、バランスのとれた食事を取るなど、日常生活に気を配りましょう。 |
| ロコモ度2 | 移動機能の低下が進行している状態。痛みがある方は何らかの疾患を発症している可能性もありますので、整形外科専門医の受診をおすすめします。 |
| ロコモ度3 | 移動機能の低下が進行し、社会参加に支障をきたしている状態。介護が必要になるリスクが高いため、整形外科専門医を受診しましょう。 |
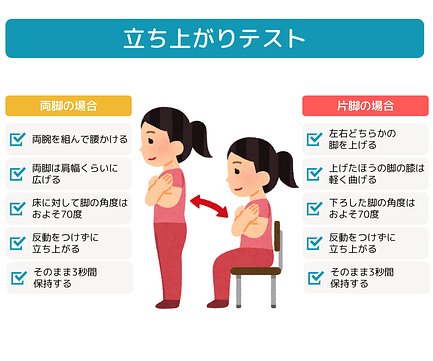
立ち上がりテスト
立ち上がりテストは40cm、30cm、20cm、10cmの4種類の高さの台を用意して実施します。それぞれの高さから両脚、または片脚で立ち上がれるかどうかを見るテストです。
手順と判定方法
- まずは両脚40cmでテストする。
→【できなかった場合】ロコモ度3 - 次に片脚40cmでテストする。
→【できた場合】10cmずつ低い台に移って、片脚ずつテストする。左右とも片脚で立ち上がれた一番低い台がテスト結果。
→【できなかった場合】30cmから始め、両脚でテストする。両脚で立ち上がれた一番低い台がテスト結果。
結果
| ロコモ度 | 基準 |
|---|---|
| ロコモ度1 | どちらか一方の脚で40㎝の台から立ち上がれないが、両脚で20cmの台から立ち上がれる |
| ロコモ度2 | 両脚で20cmの台から立ち上がれないが、30cmの台から立ち上がれる |
| ロコモ度3 | 両脚で30cmの台から立ち上がれない |
2ステップテスト
2ステップテストは、歩幅を基準にしたテストです。歩くために必要な筋肉やバランス能力、柔軟性などを評価します。
手順と判定方法
- スタートラインを決めて、両脚のつま先を合わせて立つ。
- できるだけ大股で2歩歩き、両脚を揃える。
バランスを崩した場合は、再度やり直す。 - スタートラインから着地点のつま先までの長さ(2歩分の歩幅)を測る。
- 1~3を2回実施し、良かったほうの記録を用いる。
- 以下の計算式で「2ステップ値」を出す。
2歩分の歩幅(cm)÷身長(cm)=2ステップ値
結果
| ロコモ度 | 基準 |
|---|---|
| ロコモ度1 | 2ステップ値が1.1以上1.3未満 |
| ロコモ度2 | 2ステップ値が0.9以上1.1未満 |
| ロコモ度3 | 2ステップ値が0.9未満 |
ロコモ25
ロコモ25は、25個の質問に答える形式のテストです。体の痛みやふだんの生活の様子を点数化し、ロコモの可能性を調べます。
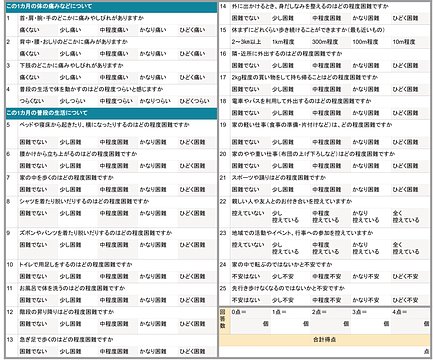
手順と判定方法
表にある25個の質問の回答をそれぞれ選び、合計得点を計算する。
結果
| ロコモ度 | 基準 |
|---|---|
| ロコモ度1 | 7点以上16点未満 |
| ロコモ度2 | 16点以上24点未満 |
| ロコモ度3 | 24点以上 |
ロコモティブシンドロームの予防と対策とは
ロコモティブシンドロームそのものは病気ではないため、特定の治療法はありません。ただし、症状を改善するための予防法はさまざまなものが考案されています。
まず、原因として何らかの疾患がある場合は、しっかりと疾患の治療をすることが大切です。薬が処方されることもありますので、自己判断で無理に予防法に取り組まないようにしてください。
病気ではなく、加齢や運動不足による運動器の衰えが気になる人は、ここで紹介する予防法を実践してみましょう。
日本整形外科学会「ロコトレ」
日本整形外科学会は、ロコモティブシンドロームの対策として「片脚立ち」と「スクワット」を推奨しています。
参考:ロコモONLINE「ロコトレ」片脚立ち
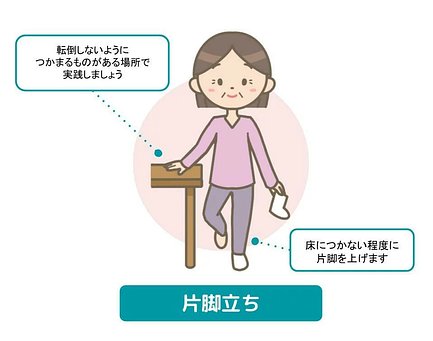
- まっすぐな姿勢で、床につかない程度に片脚を上げる
- 1日の目安:左右1分間ずつ、1日3回
片脚立ちをする際の注意事項
- 転倒防止のため、必ずつかまるものがある場所でする
- 支えが必要な人は、机に両手や両指をついてもいい
- 指をつくだけでできる人は、指先だけをつけるようにする
スクワット
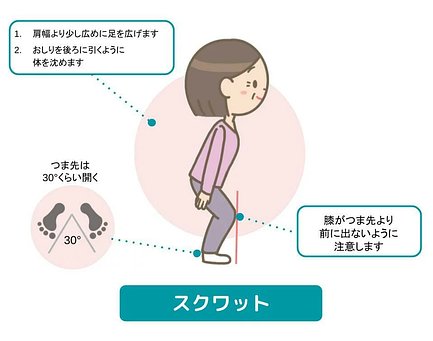
- 肩幅より少し広めに足を広げて、つま先は30度くらい開いて立つ
- 膝がつま先より前に出ないように、膝が足の人差し指の方向に向くよう注意して、おしりを後ろに引くように体を沈める
- 1日の目安:深呼吸するペースで5~6回繰り返す、1日3回
スクワットをする際の注意事項
- スクワットができないときは、イスに腰掛け机に手をついて立ち座りの動作を繰り返す。机に手をつかずにできる場合は、手をかざしてする
- 動作の最中は息を止めない
- 過度な負担を防ぐため、膝は90度以上曲げない
- 太ももの前や後ろの筋肉のしっかり力が入っているかを意識しながら、ゆっくりする
- 支えが必要な人は十分注意して、机に手をついてする
毎日の食事でロコモ対策を
ロコモティブシンドロームの対策としては、食生活も重要です。規則正しく、栄養バランスのとれた食事をすることで、体の調子を整えられます。ロコモ対策として特に注意するべきポイントを見ていきましょう。
低栄養に注意
特に高齢者は食が細くなって、気づかないうちに低栄養に陥ることがあります。低栄養になると筋肉量が落ちやすいほか、骨粗鬆症になる危険性も高まるのです。
低栄養を防ぐためには、多様な食品を取る必要があります。次の10種類の食品をできるだけ数多く食べるように心がけましょう。
| 1 | 肉 | 6 | 緑黄色野菜 |
|---|---|---|---|
| 2 | 魚介類 | 7 | 海藻類 |
| 3 | 卵 | 8 | いも |
| 4 | 大豆・大豆製品 | 9 | 果物 |
| 5 | 牛乳・乳製品 | 10 | 油を使った料理 |
主食だけでなく主菜、副菜を取る
お米や麺類など主食だけの食事では、十分な栄養が取れません。できれば毎食、主菜と副菜を添えた献立にしましょう。
また牛乳または乳製品と果物を毎日取ることで、栄養バランスを改善できます。
骨や筋肉を強くする栄養素
ロコモティブシンドロームを予防するためには「骨」や「筋肉」を強化することが大切です。効果的な栄養素を意識して摂取しましょう。
骨を強くするためには「カルシウム」「タンパク質」「ビタミンD」「ビタミンK」が有効です。また筋肉に必要な栄養素には「タンパク質」「ビタミンB6」があります。
それぞれの栄養素を多く含む食品を次の表にまとめましたので、参考にしてください。
| 栄養素 | 多く含む食品 |
|---|---|
| カルシウム |
|
| タンパク質 |
|
| ビタミンD |
|
| ビタミンK |
|
| ビタミンB6 |
|
健康な体を作るためには、決まりきった食品や献立に偏ることなく、幅広い栄養素を取ることが大切です。またロコトレなどで体を動かしたら、その分のエネルギーを食事から取らなければいけません。
とはいえ、毎食の栄養バランスをきっちり整えるのは難しいものです。その場合は1日、1週間という単位で考えて、バランスを整えられるように心がけましょう。
困ったらロコモアドバイスドクターに相談を
ロコモティブシンドロームになると、要介護状態や寝たきりになるリスクが高まります。また原因として、加齢による衰えだけではなく病気の可能性もあるため、症状にできるだけ早く気づくことが大切です。
「もしかしてロコモかもしれない」と不安になったときは、ぜひ「ロコモアドバイスドクター」に相談しましょう。「ロコモアドバイスドクター」とは、ロコモティブシンドロームの啓発をしている日本整形外科学会所属の専門医です。
早期発見、相談をすることによって、より適切な治療法や改善策を選択できるでしょう。「まだロコモではないが対策しておきたい」という人も、この記事で紹介したトレーニングや体操をしてみてください。
日ごろから体を動かしてしっかり栄養を取ることを心がけ、運動器の健康を保ちましょう。
-
関東 [2408]
-
北海道・東北 [709]
-
東海 [703]
-
信越・北陸 [429]
-
関西 [1037]
-
中国 [421]
-
四国 [238]
-
九州・沖縄 [785]
この記事のまとめ
- ロコモティブシンドロームは、運動器が衰えて要介護のリスクが高まっている状態
- ロコモは加齢や運動不足のほか、疾患が原因のこともある
- ロコモ対策には適度な運動と栄養バランスのとれた食生活が必要
豊富な施設からご予算などご要望に沿った施設をプロの入居相談員がご紹介します